- トップページ
- 自律神経・身体症状
自律神経・身体症状でお悩みの方へ

動悸・めまい・ほてり・発汗・頭痛・倦怠感・胃腸の不調・慢性的な痛みなど、検査では大きな異常が見つからないにもかかわらず続く症状は自律神経のバランスの乱れやホルモン変動・心理的ストレスなどが関与していることがあります。こうした症状は、一つだけでなく複数重なって現れることがあります。「年齢の影響かもしれない」「どの診療科を受診すればよいかわからない」と感じる方もいらっしゃいます。自律神経や身体症状は、身体的要因だけでなく生活環境やストレス・ライフステージの変化などさまざまな要素が影響し合って生じます。そのため、症状だけを切り取るのではなく背景も含めて総合的に考えていくことが大切です。
このようなご相談があります
- 検査では異常がないと言われたが動悸やめまいが続いている
- ほてりや発汗・頭痛などが繰り返し起こり日常生活に支障を感じている
- 疲れやすく朝から倦怠感が抜けない
- 胃の不快感や下痢・便秘などの症状が続いているが原因がわからない
- どの診療科を受診すればよいのか分からず不安を抱えている
対象となる状態・疾患

身体症状症(身体表現性障害)
【病気不安症(心気症)および疼痛性障害】
DSM-5では、従来「身体表現性障害」とされていた分類は「身体症状症および関連症群」へ見直されています。身体症状症は、その中心となる概念の一つです。身体症状症は心理社会的な負担などが影響し、神経系の働きが過敏になることやからだの感覚を強く感じやすくなる状態が関与すると考えられています。その結果、医学的に明確な説明が難しい身体症状を強く自覚し生活に影響がみられることがあります。
主な症状
- 腹痛・頭痛・腰痛・関節痛などのさまざまなからだの痛み
- 動悸・息苦しさ・めまい・吐き気などの繰り返すからだの不調
- 検査では明らかな異常が見つからないものの強い苦痛を伴う身体症状
- 症状があることにより、仕事や家事・学業など日常生活に支障が出る
- 「重い病気ではないか」といった強い不安が続く
- 症状について繰り返し調べたり何度も医療機関を受診したりするなど、症状に多くの時間や労力を費やしてしまう
- 医師から説明を受けても症状の深刻さへの心配がなかなか軽減しない
- こうした状態が長期間(一般に6か月以上)続いている
- ※身体症状症では「症状が医学的に説明できるかどうか」そのものよりも症状に対する過度な思考・不安・行動が持続し生活に影響を及ぼしている点が重視されます。
当院の治療
身体症状症では、症状そのものへの対応とともに症状に対する考え方や向き合い方を整えていくことが大切と考えています。当院では患者様の状態や背景を丁寧に伺いながら薬物療法と心理的アプローチを組み合わせて対応します。

(A)身体症状症への対応
【薬物療法について】
症状や不安の程度に応じて、抗うつ薬や抗不安薬、必要に応じた内科的治療薬などを検討することがあります。
※お薬の使用にあたっては、効果と副作用の可能性について十分にご説明し患者様と相談のうえで決定します。
【診療の基本的な考え方】
治療の目標は「何らかの医学的原因があるはずだ」という枠組みのみにとらわれず症状とともに生活していくための新たな適応様式を身につけていくことです。そのために次のようなプロセスを大切にしています。
| プロセス | 内容 |
|---|---|
| 詳細な病歴聴取 | 症状が出現する前後の出来事やそのときの感情・生活状況を丁寧にうかがいます。 |
| 自覚症状の承認 | 検査で明らかな異常が見つからない場合でも患者様が感じている症状そのものは現実の苦痛であることを大切にします。 |
| 診察 | 症状の背景を多角的に確認し、「見逃しではないか」という不安にも配慮しながら診療を行います。 |
| 検査結果の説明 | 「異常なし」と簡単に済ませるのではなくどのような検査を行いどの臓器に問題がなかったのかを具体的にご説明します。 |
| 症状認知の見直し | 医学的原因が明確でない場合でも症状が生じうることを共有し原因探しに終始するのではなく症状が悪化しにくい生活の工夫を一緒に考えます。 |
(B)著明な疼痛を伴う場合への対応
器質的な異常が明らかでない疼痛については前述の(A)の対応を基本とし、症状の背景や生活状況を丁寧に伺いながら治療を進めます。また、疼痛の性質によっては神経障害性疼痛としての側面を考慮し疼痛の性質に応じて、神経障害性疼痛に対する薬剤や抗うつ薬などを検討することがあります。使用する薬剤は患者様の背景や体質・疼痛が生じる時間帯・日常生活への影響の程度などを踏まえ十分にご説明した上で選択いたします。

心身症
心身症とは「身体疾患の中でその発症や経過に心理社会的な因子が密接に関与し、器質的あるいは機能的障害が認められる病態」を指します。ただし、神経症やうつ病など他の精神障害に伴う身体症状は含みません。心身症は独立した疾患名ではなく各診療科・各臓器の疾患の中で心理社会的要因が強く関与している状態を示す病態名です。心身症の代表的なものとして過敏性腸症候群・過換気症候群・気管支喘息・緊張型頭痛・摂食障害・慢性疼痛などがあります。
診断
診断にあたっては身体面と心理社会面の両方から総合的に評価します。
| 評価の側面 | 内容 |
|---|---|
| 身体面の評価 | 病歴・診察所見・各種検査結果をもとに器質的疾患の有無や重症度を確認します。 |
| 心理社会面の評価 | 生活史・ストレス状況・対人関係・心理テスト(SDS・CES-D・STAIなど)を参考に評価します。 |
診断は大きく「除外診断」と「積極診断」に分けられます。
| 除外診断 | 神経疾患・内分泌代謝疾患・膠原病・悪性腫瘍などの身体疾患や他の精神疾患の有無を確認します。 |
|---|---|
| 積極診断 | 身体症状と心理社会的要因との関連性を評価します。 |
生活上の出来事と症状の時間的な関連・ストレスによる症状の変動・対人関係や治療関係による症状の変化などを総合的に検討します。
主な症状
- 腹痛や下痢・便秘などの消化器症状
- 動悸・息苦しさ・めまいなどの自律神経症状
- 頭痛・肩こり・慢性的なからだの痛み
- 咳や喘息発作の増悪
- 食欲不振や過食などの食行動の変化
- 不安・抑うつ・不眠などを伴う身体症状
- ストレス状況によって悪化・軽快を繰り返す身体症状
※症状のあらわれ方や程度には個人差があります。
当院の治療方針
当院では、まず患者様のお話をうかがい、身体面・心理面・社会面を踏まえて診療を行うことを大切にしています。そのうえで身体面・心理面・社会面の三つの側面から病態を多面的に把握し患者様と相談しながら治療目標と治療方針を決定します。病態や治療内容・薬剤については不安や疑問が残らないようできるだけ分かりやすくご説明するよう心がけています。
当院の治療方法

身体症状への対応
まずは現在みられている身体症状に対して必要な検査および治療を行います。
身体疾患がある場合にはその治療を優先します。

薬物療法
不安・緊張・抑うつ・不眠などの症状がみられる場合には、状態に応じて抗不安薬・抗うつ薬・睡眠薬などを検討します。これらの薬剤は心理療法と併用することがあります。抗うつ薬は脳内の神経伝達の働きを調整することを目的とした薬剤です。服薬にあたっては効果や副作用についてご説明し主治医の管理のもとで使用します。

相談できる相手を見つける
症状の安定を目指し以下のような生活面の調整を行います。
- 食事リズムの見直し
- 十分な睡眠の確保
- ストレス対処法の検討

心理療法
面接を中心に患者様の状態や治療段階に応じて以下の方法を検討します。
- 認知行動療法
- 自律訓練法
- 交流分析療法
- 箱庭療法
- 内観療法
- 家族療法
- 集団療法
これらを単独または組み合わせて用いることがあります。

自律神経失調症
自律神経失調症とは、自律神経の働きの乱れにより、さまざまな身体症状や精神症状がみられる状態を指すことがあります。検査で明らかな器質的異常が見つからない場合もあります。そのため、周囲に理解されにくく不安や落ち込みを伴い症状が長引くこともあります。ストレス・生活リズムの乱れ・環境の変化などが背景要因として関与していると考えられていますが症状のあらわれ方や経過には個人差があります。
主な症状
【身体症状】
- 頭痛・頭重感
- 肩こり・首こり
- めまい・ふらつき
- 動悸・息苦しさ
- 胃の不快感・腹痛・下痢や便秘
- 全身のだるさ・疲労感
【精神症状】
- 不安感
- イライラ
- 気分の落ち込み
- 集中力の低下
- 不眠

心因性頻尿
心因性頻尿とは、膀胱や尿道などに明らかな器質的異常が認められないにもかかわらず排尿回数が多くなる状態を指します。通常、頻尿は膀胱炎などの泌尿器疾患によって起こりますが検査で異常が見つからない場合でも強い尿意や排尿回数の増加に悩まれる方がいらっしゃいます。膀胱は心理的影響を受けやすい臓器の一つとされ緊張や不安などのストレスがかかると尿意を強く感じやすくなります。本来は膀胱に一定量の尿が貯まることで強い尿意が生じますが、脳が過敏な状態にあると少量でも尿意を感じやすくなります。心因性頻尿は日中の覚醒時に症状がみられることが多く一般的には睡眠中には頻繁に起きて排尿することは少ないとされています。
主な症状
【身体症状】
- 日中の排尿回数が多い
- 少量の尿でも強い尿意を感じる
- トイレの場所が気になり外出に不安を感じる
- 緊張する場面で尿意が強くなる
- 夜間睡眠中は比較的落ち着いていることが多い
- 泌尿器科的検査では明らかな異常が認められない
【精神症状】
- 日中の排尿回数が多い
- 少量の尿でも強い尿意を感じる
- トイレの場所が気になり外出に不安を感じる
- 緊張する場面(会議・試験・乗り物など)で尿意が強くなる
- 夜間睡眠中は比較的落ち着いていることが多い
- 泌尿器科的検査では明らかな異常が認められない
※症状のあらわれ方や程度には個人差があります。
当院の治療方法

治療にあたっては、まず泌尿器科的疾患の有無を確認したうえで心理的要因の関与を検討します。症状の仕組みをご説明し尿意に対する過度な不安や注意の向け方を見直していくことが重要です。あわせてストレスの緩和や生活リズムの調整を行い膀胱にある程度尿を貯めてから排尿する習慣づけ(膀胱訓練)を段階的に行います。不安が強い場合や症状が長引いている場合には、SSRIや抗不安薬などの薬物療法を検討することがあります。使用にあたっては効果や副作用についてご説明し、患者様と相談のうえで進めます。症状の経過をみながら無理のない範囲で治療内容を調整していきます。
過敏性腸症候群(IBS)
過敏性腸症候群(IBS)は、腸に炎症やポリープ・腫瘍などの明らかな器質的異常がないにもかかわらず腹痛や便通異常が続く状態を指します。主に大腸の運動機能や分泌機能の乱れによって症状が起こると考えられています。腸そのものに異常があるというよりも自律神経のバランスやストレスの影響を受け腸の働きが過敏になることで症状が現れます。
便通の状態により以下の3つに分類されます。
- 下痢型
- 便秘型
- 交代型(下痢と便秘を繰り返す)
主な症状
- 繰り返す腹痛や腹部の不快感
- 下痢・便秘・またはその両方を繰り返す
- 排便すると腹痛がやわらぐ
- お腹の張り・ガスが多い
- 吐き気を伴うことがある
- ストレスを感じる場面で症状が悪化する
※腹痛や便通異常を来す疾患には、大腸がんや炎症性腸疾患なども含まれるため初めて症状が出た場合や症状が変化した場合は医療機関での評価が重要です。
原因・背景
腸の運動は自律神経によって調整されています。ストレスや緊張・不安などの心理的要因が加わると自律神経のバランスが乱れ・腸のけいれんや運動異常が起こりやすくなります。一度症状が出ると「また起こるのではないか」という不安が強まりそれがさらに症状を誘発するという悪循環に陥ることもあります。ただし、原因はストレスだけではなく食生活の乱れ・睡眠不足・生活リズムの変化なども関与すると考えられています。
当院の治療方法
治療にあたっては、まず問診や必要な検査により器質的疾患がないことを確認します。その上で、症状のタイプ(下痢型・便秘型・交代型)や生活状況を踏まえて治療方針を検討します。

生活習慣の見直し
- 食事を規則正しくとる
- 十分な睡眠を確保する
- 過度なストレスをため込まない工夫
- 適度な運動習慣
腸はストレスの影響を受けやすいため生活面の調整は治療の基本となります。

薬物療法
症状に応じて、整腸剤・下痢止め・便通改善薬などを用います。
不安や抑うつが強い場合には抗うつ薬や抗不安薬を検討することもあります。
薬剤は症状や体質に応じて選択し効果や副作用についてご説明した上で使用します。

心身医学的アプローチ
ストレスとの関連が強い場合には、心理療法(認知行動療法・自律訓練法など)を取り入れることがあります。過敏性腸症候群は慢性的に経過することもあるため症状の完全な消失だけを目標とするのではなく日常生活への影響を軽減しながら無理のない形でコントロールしていくことを目指します。
再発予防・日常生活での注意点
- 暴飲暴食を避ける
- アルコールの過量摂取を控える
- カフェインの摂りすぎに注意する
- 乳製品で症状が悪化する場合は量を調整する
- 食物繊維やビタミン・ミネラルを意識した食事
- 禁煙または減煙を検討する
できることから少しずつ生活を整えることが、症状への対応に役立つ場合があります。

月経前症候群(PMS)
月経前症候群(PMS)は、月経前3~10日頃から続く精神的あるいは身体的症状で月経が始まると軽減または消失するものを指します。月経前に心身の不調を経験する方は少なくありませんが、そのうち日常生活に支障をきたす程度の場合に、月経前症候群と診断されることがあります。
主な症状
【身体症状】
- にきび
- 乳房の張り
- むくみ
- 頭痛・腰痛・関節痛
- 便秘や下痢
- 食欲の変化
- 睡眠障害
【精神症状】
- イライラしやすい
- 気分の不安定さ
- 憂うつ感
- 不安感・心配性になる
- 注意力の低下
診断

診断は主に問診により行います。
- 月経前に症状が繰り返し出現しているか
- 月経開始とともに症状が軽減または消失するか
- 日常生活や仕事に支障が出ているか
これらを総合的に評価します。
基礎体温や体調の変化を記録することで症状と月経周期との関連が把握しやすくなります。
当院の治療
治療は、症状の内容や程度に応じて薬物療法と非薬物療法を組み合わせて行います。
【薬物療法について】
症状に応じて以下の治療を検討します。
| 区分 | 主な治療 | 備考 |
|---|---|---|
| 内科的対症療法 | 利尿薬・鎮痛薬など | 症状に応じて検討します。 |
| 心理社会面の評価 | 低用量ピル | 月経周期を整える目的で使用を検討することがあります。 |
| 向精神薬 | SSRI(選択的セロトニン再取り込み阻害薬) | 気分の落ち込みやイライラが強い場合に検討します。黄体期のみ投与する方法が用いられることもあります。 |
| その他 | 漢方薬 | 体質や症状に応じて使用を検討します。 |
【非薬物療法】
- 食事内容の見直し
- 規則正しい生活リズム
- 適度な運動
- リラクゼーション
症状のパターンを把握し、ご自身の体調の変化を理解することも大切です。

更年期障害
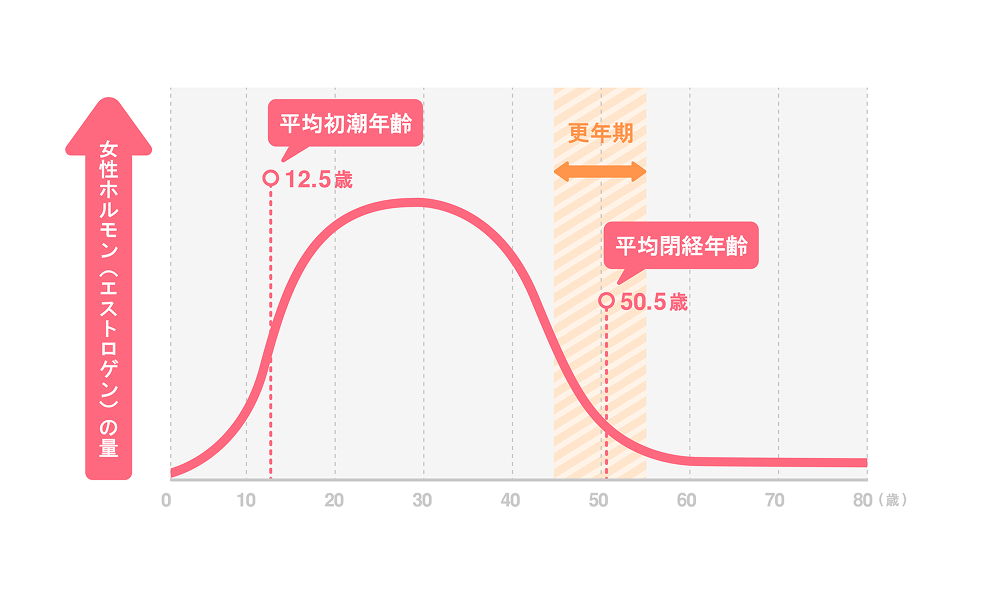
更年期とは、閉経をはさんだ前後約10年間を指します。一般的には閉経の前後にあたる時期を指しますが、症状のあらわれ方や時期には個人差があります。この時期は卵巣機能が徐々に低下し女性ホルモン(エストロゲン)の分泌が大きく変動します。その影響により、心身にさまざまな変化が現れます。更年期にみられる症状が強く日常生活に支障をきたす状態を更年期障害といい医療的な対応が検討されます。
原因
更年期障害の主な要因は、女性ホルモンであるエストロゲン分泌の急激な減少です。エストロゲンが低下すると脳の視床下部にある自律神経中枢に影響が及び自律神経のバランスが乱れやすくなります。その結果、ほてりや動悸・発汗などの身体症状が現れることがあります。また、この年代は家庭環境の変化や子どもの独立・親の介護・仕事上の立場の変化・老化に対する不安など心理的・社会的ストレスが重なりやすい時期でもあります。こうした要因が大脳皮質や大脳辺縁系に影響を与え気分の落ち込みや情緒不安定といった精神症状を引き起こすことがあります。このように自律神経症状と精神症状が相互に影響し合うことで症状が複雑化しやすいことが更年期障害の特徴の一つでもあります。
主な症状
【自律神経症状】
- ホットフラッシュ
- 発汗
- 動悸
- めまい
- 冷え
- 肩こり
【精神症状】
- 気分の落ち込み
- 不安感
- 情緒不安定
- イライラ
- 不眠
【その他の症状】
- 頭痛
- 倦怠感
- 関節痛
- 性機能の変化
検査と診断

更年期障害が疑われる場合、血液検査でホルモン値を確認します。ただし更年期初期はホルモン値が変動するため1回の検査だけでは判断が難しいこともあります。診断の参考として「エストロゲン値」「性腺刺激ホルモン(FSHなど)」を総合的に評価します。また、以下の疾患でも似た症状が出ることがあります。
- 甲状腺疾患
- 心疾患
- 整形外科疾患
- 耳鼻科疾患
- うつ病など
必要に応じて他科受診を検討します。症状の程度は質問票(更年期指数など)を用いて客観的に評価することもあります。
当院の治療方法
更年期障害の治療は、症状の内容や程度・生活背景を考慮しながら検討していきます。

生活習慣の見直し
まずは以下を大切にします。
- 十分な睡眠
- 適度な運動
- 栄養バランスのとれた食事
- 無理をしすぎない生活リズム
更年期には、無理をしすぎず生活ペースを見直すことも大切です。
ホルモン補充療法(HRT)
ホットフラッシュや発汗などの自律神経症状に対して検討されます。
【特徴】
- 比較的早期に症状の変化がみられることがあります
- 子宮のある方には黄体ホルモン製剤を併用します
【注意点】
長期使用により乳がんリスクがわずかに上昇することが報告されています。定期的な子宮がん検診・乳がん検診が必要です。十分な説明を行い、ご本人の希望を確認した上で検討します。
精神症状への治療
不眠や気分の落ち込みが中心の場合には
- 抗うつ薬
- 抗不安薬
- 睡眠導入剤
- カウンセリング
などを症状に応じて組み合わせます。精神症状の一部はホルモン低下が関与している場合もありホルモン療法が有効なケースもあります。
治療選択の目安
治療は、症状の内容や程度に応じて薬物療法と非薬物療法を組み合わせて行います。
【薬物療法について】
症状に応じて以下の治療を検討します。
| 症状の中心 | 主な治療選択肢 |
|---|---|
| ほてり・発汗 | ホルモン補充療法・自律神経調整薬 |
| 軽度の全身症状 | 漢方薬 |
| 不眠・抑うつ | 向精神薬・精神療法 |
| 複合症状 | 状況に応じた併用治療 |
※治療内容は個人差が大きいため診察のうえで検討します。
更年期との向き合い方

更年期は身体機能の変化がみられる時期ではありますが、その一方で知的成熟や人生経験の蓄積が深まり情緒面でも円熟していく時期ともいえます。これまでの経験を活かしながら自分らしい生活を見つめ直す大切な時期でもあります。すべての方が治療を必要とするわけではありません。症状があっても日常生活に大きな支障がない場合には、無理をせず生活リズムを整えながら経過をみていくことも一つの選択肢となります。